Klinik für Rheumaorthopädie
Die seit 1982 bestehende Klinik für Rheumaorthopädie befasst sich im Schwerpunkt mit der konservativen und operativen Behandlung von Patienten mit entzündlich-rheumatischen Erkrankungen. Die Klinik ist seit 2014 erstes zertifiziertes Spezialzentrum für operative Rheumatologie und gilt als eine der größten ihrer Art mit bundesweitem Einzugsbiet.
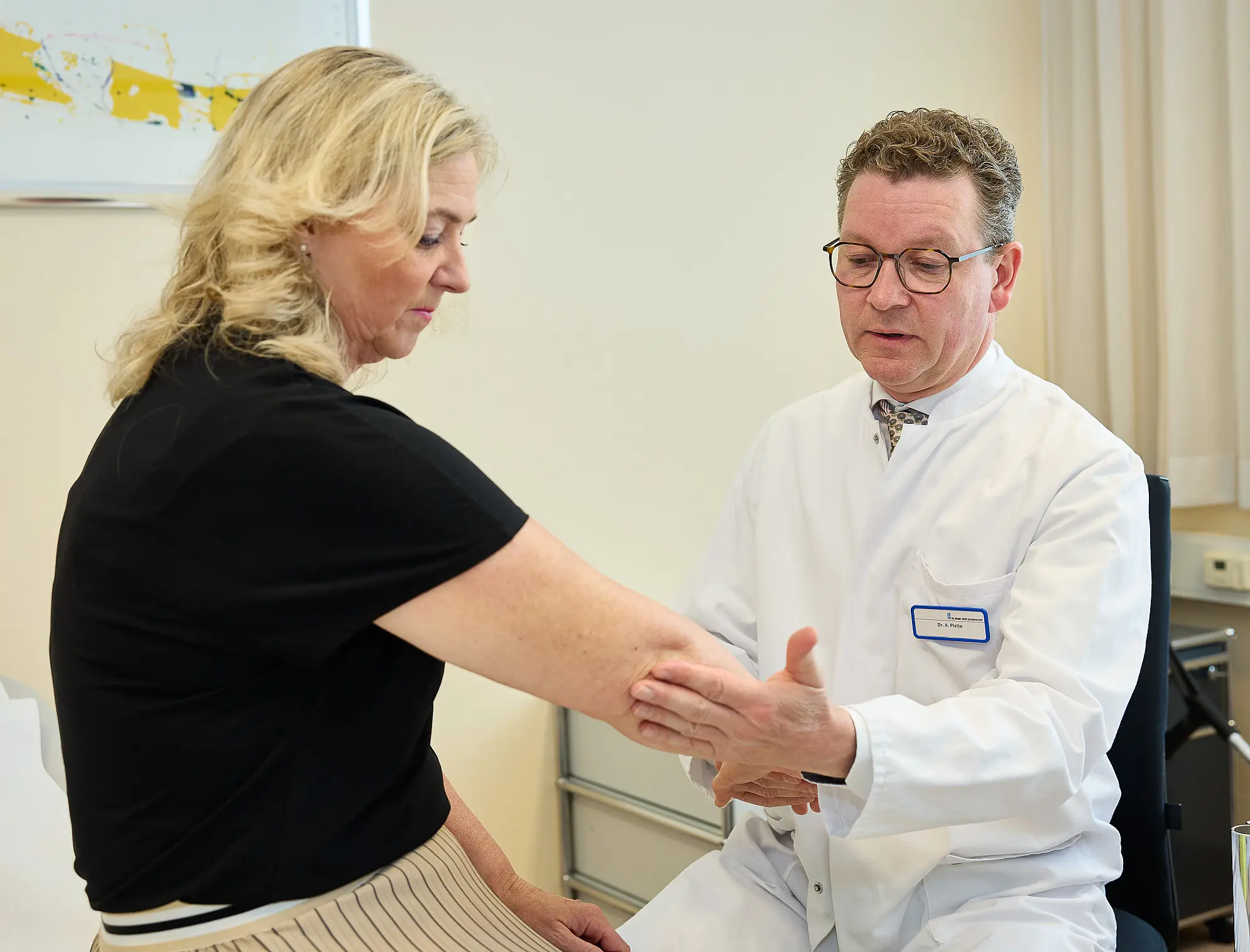
Operative Rheumatologie - mit mehr als 40 Jahren Erfahrung
Die Rheumaorthopädie ist Teil des Rheumatologischen Kompetenzzentrums Nordwestdeutschland und arbeitet eng mit den konservativ internistisch behandelnden rheumatologischen Fachkliniken (Rheumatologie und Kinderrheumatologie) im St. Josef-Stift zusammen. Das erfahrene, hochspezialisierte ärztliche Team um Chefarzt Dr. Ansgar Platte wird durch eine spezialisierte Ergo- und Physiotherapie sowie eine breit aufgestellte Orthopädische Werkstatt unterstützt. Die Klinik für Rheumaorthopädie ist zusammen mit der Klinik für Orthopädie und Traumatologie als EndoProthetikZentrum der Maximalversorgung zertifiziert.
Kontakt
 ChefarztDr. med. Ansgar PlatteFacharzt für Orthopädie | Orthopädische Rheumatologie | Spezielle orthopädische Chirurgie | Seniorhauptoperateur EPZ der Maximalversorgung | stellv. Leiter des EPZ | Experten-Zertifikat der D.A.F
ChefarztDr. med. Ansgar PlatteFacharzt für Orthopädie | Orthopädische Rheumatologie | Spezielle orthopädische Chirurgie | Seniorhauptoperateur EPZ der Maximalversorgung | stellv. Leiter des EPZ | Experten-Zertifikat der D.A.F- Sekretariat der Klinik für RheumaorthopädieRamona Bruland & Claudia NießeKeine Terminvergabe im Sekretariat!
Ambulante, stationäre und ASV-Termine in der Klinik für Rheumaorthopädie
Ihren Termin vereinbaren Sie bitte über das Patientenmanagement. Dort werden auch Ihre Fragen zur ambulanten Voruntersuchung oder zum Ablauf rund um die Operation beantwortet.
- Patientenmanagement
Erreichbarkeit: Montag - Freitag | 7 - 17 Uhr
Sprechstunden der Rheumaorthopädie: Was muss ich mitbringen?
Vorstationäre und ambulante Untersuchungen
Die Abklärung eines möglichen stationären Aufenthalts erfolgt in der Regel im Rahmen einer vorstationären Untersuchung. Bitte denken Sie daran, dass hierfür eine Einweisung eines niedergelassenen Arztes erforderlich ist.
Rheumaorthopädische Konsiliaruntersuchungen können auf der Grundlage einer Überweisung von Fachärzt:innen für Rheumatologie oder Orthopädie durchgeführt werden.
Ambulante Spezialfachärztliche Versorgung nach § 116b SGB V (ASV)
Die Klinik für Rheumaorthopädie beteiligt sich an der Ambulanten Spezialfachärztlichen Versorgung (ASV). Sie umfasst die Diagnostik und Behandlung bestimmter rheumatologischer Erkrankungen, wenn deren Ausprägung eine interdisziplinäre oder komplexe Versorgung oder eine besondere Expertise oder Ausstattung notwendig macht.
In diesen Fällen ist von einer niedergelassenen Vertragspraxis eine Überweisung nach §116b SGB V und der ausgefüllte Screeningfragebogen erforderlich.
Wer kann in die ASV-Sprechstunde Rheumatologie?
Die ASV ist ein Behandlungsangebot für Patientinnen und Patienten, die an einer seltenen oder schweren Erkrankung mit besonderem Krankheitsverlauf leiden. Das Besondere: Die Behandlung erfolgt durch interdisziplinäre ärztliche Teams in Praxen und Kliniken. Niedergelassene Vertragsärzte/-ärztinnen und Krankenhausärzte/-ärztinnen übernehmen gemeinsam die ambulante hochspezialisierte Versorgung zu gleichen Rahmenbedingungen.
Folgendes ist zu beachten:
- Gesetzlich versicherte Patienten und Patientinnen ab dem 18. Lebensjahr dürfen an der ASV Rheumatologie teilnehmen
- KV-zugelassene Ärzte und Ärztinnen dürfen ASV-Überweisungen ausstellen (Kästchen § 116 b muss auf dem Überweisungsschein angekreuzt sein)
Die Überweisung in den ASV-Bereich nach § 116 b kann je nach Indikation erfolgen (ASV Indikations-Katalog). Zum Zeitpunkt der Überweisung muss eine gesicherte Diagnose vorliegen, bei seltenen Erkrankungen und rheumatologischen Erkrankungen reicht ggfs. eine Verdachtsdiagnose. Im Fall einer Verdachtsdiagnose besteht die Verpflichtung, die Überweisung in die ASV medizinisch zu begründen, es muss eine Mindestdiagnostik (siehe 1. – 4.) erfolgt sein:
- Anamnese (z.B. positive Familienanamnese, Morgensteifigkeit der Gelenke (> 30 Minuten), Trauma, Schmerz, nächtlicher Rückenschmerz, rezidivierende Gelenksteife)
- Körperliche Untersuchung (z.B. Bewegungseinschränkung, Extraartikuläre Manifestationen, schmerzhafte Gelenkschwellung)
- Laboruntersuchungen (z.B. Entzündungsparameter, falls vorhanden auch spezifische Antikörper wie Rheumafaktoren oder CCP-Antikörper)
- Fakultativ: Bildgebung (falls bereits vorhanden)
Spezialsprechstunde für Endoprothesenwechsel
Im Rahmen der ambulanten und vorstationären Sprechstunden bietet die Klinik für Rheumaorthopädie eine spezielle Sprechstunde für Patient:innen, bei denen der Wechsel einer Endoprothese abgeklärt werden muss. Auch hier erfolgt die Terminvergabe über das Patientenmanagement.

Behandlungsangebote der Rheumaorthopädie
Rheumatisch erkrankte Patient:innen sind häufig im Verlauf an mehreren Gelenken betroffen – in der Klinik für Rheumaorthopädie im St. Josef-Stift profitieren sie von spezialisierten Generalisten, die die operativen Verfahren an allen relevanten Gelenken beherrschen und dabei stets einen konstanten Ansprechpartner bieten. Im fortgeschrittenen Stadium hat der Gelenkersatz von Hüfte, Knie, Sprunggelenk, Schulter oder Ellenbogen durch künstliche Gelenke besondere Bedeutung: Individuelle Belange werden berücksichtigt und mit modernsten Implantaten umgesetzt, bei Knochendestruktion, Deformitäten, Dysplasien oder Kleinwüchsigkeit auch mit individuell hergestellten Prothesensystemen. Zusätzlich verfügt die Abteilung über hohe Expertise bei komplexen Endoprothesenwechseln aller Gelenke – in aseptischen und septischen Fällen.
Hüft- und Knie-Endoprothetik
Die Klinik für Rheumaorthopädie verfügt über eine jahrzehntelange Erfahrung in der primären Hüft- und Knieendoprothetik. Mehr als 1000 Prothesensysteme werden pro Jahr implantiert. Dabei kommen muskelschonende / minimal-invasive Operationszugänge und modernste knochensparende Implantate zur Anwendung. Neben der endoprothetischen Versorgung von komplexen Destruktionen, Fehlstellungen oder Deformitäten nimmt die Wechselchirurgie einen hohen Stellenwert im Versorgungsspektrum der Klinik ein. In einer spezialisierten Sprechstunde werden diese teils aufwendigen Operation mit den Patienten detailliert besprochen, geplant und vorbereitet.
Handchirurgie, Schulter- & Ellenbogenchirurgie
In der Handchirurgie bieten wir ein breites Spektrum operativer Eingriffe – von der Sehnenchirurgie über gelenkerhaltende und gelenkstabilisierende Verfahren bis zum künstlichen Ersatz von Handgelenk und Fingergelenken. Die hauseigene Ergotherapie unterstützt die Nachbehandlung durch individualisierten Schienenbau und eine frühzeitige Beübung nach der Operation.
Auch bei gelenkerhaltenden und gelenkersetzenden Operationen an Schulter- und Ellenbogengelenk verfügt das Team der Sendenhorster Rheumaorthopädie über einen großen Erfahrungsschatz.
Fußchirurgie
Die Klinik für Rheumaorthopädie bietet zudem eine differenzierte Fußchirurgie an, die den Besonderheiten der behandelten Krankheitsursachen Rechnung trägt. Insbesondere die Behandlung des rheumatischen Rück- und Vorfußes bedarf einer abgestimmten Versorgung. Im St. Josef-Stift sind hierzu die Orthopädietechniker:innen und die Orthopädieschuhmachermeister der Orthopädischen Werkstatt engmaschig in das Behandlungskonzept einbezogen.
Das künstliche Schultergelenk
Schultergelenkprothese
Das Schultergelenk ist das beweglichste Gelenk des menschlichen Körpers – und dabei auch das komplizierteste. Durch das komplexe Zusammenspiel von Knochen, Bändern, Muskeln und Sehnen ist es möglich, den Arm kraftvoll und präzise in alle Richtungen zu bewegen. Es ist dadurch jedoch auch anfällig für Verletzungen und es erschwert die Suche nach der genauen Ursache des Schmerzes oder der Funktionseinschränkung.
Anatomie des Schultergelenkes
Die Schulter setzt sich aus dem Oberarmknochen, dem Schulterblatt und dem Schlüsselbein zusammen und bildet damit das Schultergelenk und das Schultereckgelenk. Das Gleiten des Oberarmkopfes in der Gelenkpfanne (Glenoid) wird durch den Gelenkknorpel ermöglicht. Dabei zentrieren und stabilisieren die Gelenkkapsel,-Bänder und die innere Schultermuskulatur (Rotatorenmanschette) den Kopf exact in der im Gegensatz zum Hüftgelenk sehr flach angelegten Gelenkpfanne. Die wichtigste Sehne der Rotatorenmanschette – die Supraspinatussehne- verläuft direkt unter dem knöchernen Schulterdach. Zur äußeren Schultermuskulatur zählt der kräftige Deltamuskel. Mehrere Schleimbeutel verringern die Reibung zwischen den unterschiedlichen Gewebeschichten.
Operative Therapie des Schultergelenks
Sind konservative Therapiemöglichkeiten wie Physiotherapie, lokale Infiltrationen, Einnahme von Schmerzmitteln, Elektrotherapie, Akupunktur, etc. ausgereizt und liegt eine irreparable Schädigung des Schultergelenkes mit einem schmerzhaften Funktionsverlust vor, so besteht die Indikation für einen künstlichen Gelenkersatz. Den Zeitpunkt des operativen Eingriffes ist dabei immer abhängig vom persönlichen Leidensdruck der erkrankten Person und der Einschränkung der Lebensqualität im Alltag.
Eine gemeinsame individuelle Abwägung von Nutzen und Risiko einer Operation im persönlichen ambulanten Beratungsgespräch ist dabei Vorrausetzung und soll bei der Entscheidungsfindung helfen. Ein offener Austausch über die zu erwartenden Erfolgsaussichten und die postoperativen persönlichen Erwartungen ist uns dabei besonders wichtig.
Mit modernen Schultergelenkprothesen haben wir – wie in der Hüft- und Kniechirurgie – die Möglichkeit bei irreparablen Schäden an der Schulter eine rasche Schmerzreduktion zu erzielen und eine zufriedenstellende Funktion im Alltag wiederherzustellen.
Dafür stehen uns verschiedene moderne Implantate zur Verfügung. Grundsätzlich wird zwischen einer Hemiprothese, der anatomischen Schulterprothese und der inversen Schulterprothese unterschieden.
Hemiprothese
Bei der Hemiprothese wird nur der zerstörte Oberarmkopf durch einen Metallkopf ersetzt. Vorrausetzung dabei ist ein intakte und funktionstüchtige Rotatorenmanschette und noch eine ausreichend gute Knorpelqualität der Gelenkpfanne (Glenoid). Zementfreie und zementierte Verankerungstechniken kommen dabei zur Anwendung. Knochensparende, modulare Systeme mit nur sehr kurzen Verankerungsschäften oder schaftlose Kappenprothesen werden in unserer Abteilung bevorzugt. Sie bieten große Vorteile bei möglichen Wechseloperationen und lassen gesunden Knochen unberührt. Voraussetzung für eine sichere Prothesenverankerung ist jedoch eine ausreichend gute Knochenqualität im Kopfbereich des Oberarms.
Anatomische Schulterprothese
Zeigt die Gelenkpfanne ebenfalls einen fortgeschrittenen Knorpel- oder Knochendefekt, so muss diese zusätzlich über einen Oberflächenersatz rekonstruiert werden. Dieser besteht aus einem hochwertigen Kunststoff und wird mit kleinen Zapfen im vorbereiteten Knochenlager der Pfanne mit speziellem Knochenzement verankert.
Inverse Schulterprothese
Dieses Prothesensystem wird bei einem irreparablen Defekt der Rotatorenmanschette verwendet. Dabei wird auf Seiten der Gelenkpfanne eine Halbkugel befestigt und auf der Oberarmseite eine Pfanne mit kurzem Verankerungsschaft implantiert („umgekehrtes Kopf-Pfannen-Prinzip“). Dadurch wird das anatomische Drehzentrum des ursprünglichen Gelenkes nach unten verlagert, der äußere Schultermuskel (Deltamuskel) bekommt eine erhöhte Vorspannung und kann dadurch teilweise die Funktion der nicht mehr funktionstüchtigen Rotatorenmanschette übernehmen. Geringe Einschränkungen bei der Drehung des Armes und eine teilweise verminderte Kraftentfaltung können verbleiben.
Kommt es nach Implantation einer Hemi- oder einer anatomischer Schulterprothese nach Jahren zu einem Versagen der Rotatorenmanschette, so muss auf ein inverses Schulterprothesensystem gewechselt werden. Die verwendeten modularen Prothesensysteme können in diesem Falle ohne einen kompletten Austausch des im Knochen fest verankerten Schaftes durch einen Teilkomponentenwechsel in ein inverses System umgewandelt werden.

Chirurgische Behandlung rheumatischer Erkrankungen
- Eingriffe bei entzündlichen und degenerativen Gelenkerkrankungen
- Minimalinvasive Operationen/Arthroskopien an Schulter-, Ellenbogen-, Knie-, Sprung- und Handgelenken, incl. vollständiger Entfernung der Gelenkinnenhaut
- Endoprothetik incl. Wechselendoprothetik an Schulter-, Ellenbogen-, Hand-, Finger-, Hüft-, Knie- und Sprunggelenken
- Primärendoprothetik in komplexen Fällen (z.B. Zustand nach Umstellungsoperationen an Knie und Hüfte, Fehlstellungen nach Knochenbrüchen, Gelenkfehlbildungen (Dysplasien), Gelenkeinsteifungen, Kleinwüchsigkeit)
- Korrigierende, stabilisierende und rekonstruktive Eingriffe an der Hand incl. Sehnenchirurgie
- Differenzierte Fußchirurgie
- Septische Chirurgie

Abklärung bei Herz-Kreislauf-Erkrankungen
Wir begleiten Sie sicher durch die Operation: Bei bestehenden Herz-Kreislauf-Erkrankungen oder anderen komplexen internistischen Begleiterkrankungen unterstützt uns eine erfahrene Kardiologin im Haus.
Ihre Behandlung im Überblick
Was ist am Aufnahmetag mitzubringen? Checkliste zur Anreise
Wichtige Unterlagen für Ihren Aufenthalt in der Klinik für Rheumaorthopädie:
Bekleidung und Hilfsmittel, falls sie vorhanden sind:
- Sportbekleidung
- feste Schuhe/Turnschuhe/Badeschuhe
- bei Fuß-OP: ggf. feste Schnürschuhe, die für eine Schuherhöhung geeignet sind
- Handtücher
- Gehstützen/Rollator
- Greifzange, langer Schuhlöffel
- orthopädisches Schuhwerk/Einlagen
- ergotherapeutische Schienen
Waschmaschine und Trockner sind vorhanden.
Kofferpackliste für die Rheumaorthopädie:
Für Ihren stationären Aufenthalt in der Klinik für Rheumaorthopädie bringen Sie bitte neben Ihren persönlichen Sachen auch folgende wichtige Dinge mit:
- Einweisung, Medikamente und Unterlagen:
- Krankenhaus-Einweisung, Krankenkassenkarte
- Liste der Medikamente, die Sie z.Zt. einnehmen (mit genauer Dosierungsanweisung) – möglichst als Original-Ausdruck vom Hausarzt/Facharzt
- Medikamente für die ersten 3 Tage (in Originalverpackung)
Hinweis: Alle Medikamente, die Sie benötigen, stellen wir Ihnen bereit. Wenn Sie Ihre gewohnten Originalpräparate weiternehmen wollen, bringen Sie diese bitte für die gesamte Aufenthaltsdauer (evtl. inkl. Reha-Aufenthalt) mit.
- Bereits vorliegende Befunde, um unnötige Doppeluntersuchungen und Zeitverzögerungen zu vermeiden:
– Arztbriefe und Laborbefunde
– Röntgenbilder (CD und Befund)
– Magnetresonanztomographien (MRT) (CD und Befund)
– Computertomographien (CT) CD und Befund
– Skelettszintigraphien
– Befunde aus der Neurologie, Kardiologie, Pulmonologie, Gefäßchirurgie
– Allergiepass bzw. Ergebnis eines Allergie-Tests - ausgefüllter Anamnesebogen für den Narkosearzt
- ausgefüllter MRSA-Fragebogen
- Bargeld oder Geldkarte (z.B. für Hilfsmittelzuzahlung)
Vor der Operation: Wichtige Hinweise zu Medikamenten
Folgende Medikamente müssen vor einer OP (nach hausärztlicher Rücksprache) aufgrund erhöhter Gefahr einer Infektion, Blutung oder Wundheilungsstörung abgesetzt werden:
Rheumatische Basismedikation:
Alle aktuellen Informationen zum Umgang mit den Medikamenten der Basistherapie finden Sie in einem Infoblatt.
Blutverdünnende Medikamente:
• Clopidogrel (z.B. Iscover®, Plavix®, DuoPlavin®, DuoCover®), Prasugrel (Efient®), Ticagrelor (Brilique®): 7 Tage vor OP nach Rücksprache mit Ihrem Hausarzt, ggf. Umstellung auf ASS
• Rivaroxaban (Xarelto®), Apixaban (Eliquis®), Endoxaban (Lixiana®), Dabigatran (Pradaxa®):
Nach Empfehlung in unserem Ambulanzbericht
• Marcumar: 10 Tage vor OP, Umstellung auf Heparin nach Rücksprache mit Ihrem Hausarzt
• Acetylsalicylsäure (z.B. Aspirin®, Godamed®, Herz-ASS®):
Muss vor einer OP in der Regel nicht abgesetzt werden.
Dieses sollte in Ausnahmefällen und nur in Rücksprache mit uns oder Ihrem Hausarzt geschehen.
Weitere Medikamente:
• Dapagliflozin (z.B. Forxiga®), Empagliflozin (z.B. Jardiance®), Ertugliflozin (z.B. Steglujan®), Canagliflozin (z.B. Invokana®), Empagliflozin/ Metformin (z.B. Synjardy®), Canagliflozin/ Metformin (z.B. Vokanamet®) 3 Tage vor OP pausieren
• Metformin (z.B. Velmetia®, Glucophage®, Siofor®)
2 Tage vor OP pausieren
• Semaglutid (z.B. Ozempic®), Dulaglutid (z.B. Byetta®, Victoza®, Trulicity®) Bei täglicher Einnahme 1 Tag, bei wöchentlicher Einnahme mindestens 7 Tage vor OP pausieren.
Aktuelle Informationen zur Medikamenteneinnahme vor einer Operation finden Sie in unserem Infoblatt der Klinik für Anästhesie.
Vor einer Gelenkersatz-OP
Vor einer geplanten Implantation eines künstlichen Gelenkersatzes sollte in das betroffene Gelenk mindestens 3 Monate vor dem Operationstermin keine Gelenkinjektionen erfolgen.
Zusätzlich empfehlen wir 5 Tage vor Ihrer geplanten Operation tägliche antiseptische Ganzkörperwaschungen und die Anwendung eines antiseptischen Nasengels, um die Keimbelastung der Haut zu reduzieren und das Infektionsrisiko zu senken. Das dafür notwendige Kit wird Ihnen bei Terminvergabe durch unser Patientenmanagement ausgehändigt.
Vor einer Hand-OP
Nagellack, Acryl- oder Gelnägel stellen ein potenzielles Infektionsrisiko dar und müssen vor dem Eingriff entfernt werden.
Was tun im Krankheitsfall?
Benachrichtigung im Falle einer Erkrankung vor der stationären Aufnahme
Falls bei Ihnen vor der stationären Aufnahme Anzeichen einer Erkrankung auftreten, benachrichtigen Sie bitte unser Patientenmanagement: Telefon: 02526 300-300 | Mail: pm@st-josef-stift.de
Das ist z.B. der Fall bei:
- akutem Rheumaschub
- grippalem Infekt
- Herzrhythmusstörungen
- Herz-Kreislauf-Beschwerden
- Infekt- oder Entzündungszeichen
- Zahnentzündungen
- Hautverletzungen oder Pilzinfektionen
Gegebenenfalls muss die Operation bis zur Abklärung bzw. Ausheilung verschoben werden.
Ihr erster Tag in der Klinik für Rheumaorthopädie
Ihr erster Tag im St. Josef-Stift
7 – 8 Uhr im Empfangsbereich:
- Empfang durch die Krankenhaushilfen und Begleitung auf Station
Vormittag:
- Blutabnahme (muss nicht nüchtern erfolgen!)
- pflegerisches und ärztliches Aufnahmegespräch, Anästhesie-Vorgespräch
- Medikamenten-Aufnahmegespräch
- Durchführung von Röntgenuntersuchung, EKG und Handfunktionstest (falls erforderlich)
- Anfertigung von Gipslagerungsschienen (falls erforderlich)
- Aufnahme durch die Mitarbeitenden der Patientenverwaltung
12 – 13 Uhr (in Ihrem Zimmer): Mittagessen
Nachmittag:
- Alternativ-Zeitraum für (ärztliche) Aufnahmegespräche und Untersuchungen
- Kaffee
- Physiotherapeutische Vorbereitung auf die Mobilisation am OP-Tag
17.45 Uhr: Abendessen
Prästationäre Aufnahme bei OP am Montag:
Sollte Ihre Operation für einen Montag oder nach einem Feiertag geplant sein, ist ein prästationäres Verfahren möglich. Blutabnahme, Voruntersuchungen und Aufnahmegespräche werden dann bereits am Freitag oder vor dem Feiertag durchgeführt, und Sie verbringen das Wochenende bzw. den Feiertag zu Hause. Am Tag vor der Operation finden Sie sich bitte um 17 Uhr oder nach Vereinbarung mit Ihrer Station wieder ein.
Anschlussheilbehandlung in unserem Reha-Zentrum
Mit unserem Reha-Zentrum direkt am St. Josef-Stift ermöglichen wir einen optimal abgestimmten Übergang in die Anschlussheilbehandlung. Informationen zu den Möglichkeiten erhalten Sie über unseren Sozialdienst.
Unsere Mitarbeiterinnen des Sozialdienstes stehen Ihnen vor und während des stationären Aufenthalts zur Verfügung und planen – falls erforderlich – gemeinsam mit Ihnen rechtzeitig die Anschlussheilbehandlung.
Tag der Entlassung
Wenn Sie zur Anschlussheilbehandlung ins Reha-Zentrum am St. Josef-Stift wechseln, unterstützen wir Sie beim Umzug dorthin. Bei einem direkten Wechsel in eine andere Rehaklinik werden Sie in der Regel von dort abgeholt. Bei Entlassung nach Hause verlassen Sie Ihr Zimmer bitte bis 9.30 Uhr – im Loungebereich Ihrer Station können Sie sich selbstverständlich aufhalten.
Eindrücke aus dem Klinikalltag der Rheumaorthopädie
Downloads
- Perioperatives Management bei Elektiveingriffen bei Rheumapatient:innen | pdf | 73 KB
- Patienteninformation zum Implantateregister | pdf | 574 KB
- Information zum "Qualitätsvertrag PROvalue Endo" | pdf | 1,008 KB
- Patienteninformation für Handoperationen | pdf | 50 KB
- Übungen für Patienten mit Hüft-Endoprothese | pdf | 6 MB
- Übungen für Patienten mit Knie-Prothese | pdf | 6 MB
- Leitfaden Handtherapie: Hand | pdf | 693 KB
- Leitfaden Handtherapie: Daumen | pdf | 275 KB
- Leitfaden Handtherapie: Finger | pdf | 374 KB
- Gelenkschutz für Erwachsene | pdf | 6 MB
Patienteninformationsveranstaltungen
Die Klinik für Rheumaorthopädie bietet regelmäßig Veranstaltungen im Rahmen der Patientenakademie des St. Josef-Stifts an. Alle Informationen zu den Terminen und zum Ablauf finden Sie in unserem Programm.
Messbare Erfahrung in rheumaorthopädischer Endoprothetik
Mehr als 1.700 stationäre und weitere mehr als 4.000 ambulante Patienten vertrauen Jahr für Jahr auf die Kompetenz der Ärzte der Klinik für Rheumaorthopädie des St. Josef-Stifts. Rund 800 Patienten werden mit einem künstlichen Knie- oder Hüftgelenk versorgt. Aber auch die operativen Versorgungen an der Hand und am Fuß bilden Schwerpunkte der Klinik.
Die Expertise drückt sich auch in der Zertifizierung als EndoProthetikZentrum der Maximalversorgung sowie als Schwerpunktklinik für operative Rheumatologie aus. Die Klinik für Rheumaorthopädie gehört zu den ausgewählten Kliniken für den Qualitätsvertrag PROvalue Endo für Patientinnen und Patienten mit Knie-, Hüft- oder Schulterendoprothese.

Ärztliche Weiterbildung
Die Klinik für Rheumaorthopädie bietet Ärztinnen und Ärzten hervorragende Möglichkeiten der Weiterbildung in den Fachgebieten:
- Orthopädie und Unfallchirurgie
- Orthopädische Rheumatologie
- Zusatzbezeichnung Spezielle Orthopädische Chirurgie
- Zusatzbezeichnung Handchirurgie
In einem erfahrenen Team aus hochspezialisierten Fachärzt:innen können konservative und operative Weiterbildungsinhalte in einem breiten und hochinteressanten Behandlungsspektrum in einer kollegialen Atmosphäre erlernt werden.
Wir freuen uns über Ihre Initiativbewerbung! Weitere Informationen finden Sie auf unserer Karriereseite.
Famulatur
Studierenden der Humanmedizin bieten wir Famulaturen an, die in der Regel zwischen 2 bis 4 Wochen stattfinden.